¿Qué es? La esclerosis múltiple, a veces llamada EM, es una enfermedad neurológica discapacitante que afecta el cerebro y la médula espinal. Es una enfermedad generalmente progresiva, lo que significa que evoluciona con el tiempo.
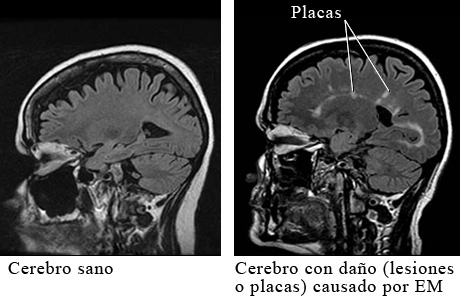
Las células nerviosas están recubiertas por una vaina aislante formada por una sustancia grasosa llamada mielina que ayuda a trasmitir los impulsos nerviosos. En la EM, esta vaina de mielina se inflama o se daña, lo que desestabiliza o disminuye los impulsos nerviosos y deja áreas de cicatrices llamadas esclerosis. Estas áreas de daño y cicatrices de la mielina se denominan placas de EM. Además, pruebas recientes sugieren que le esclerosis múltiple también daña las células nerviosas y no solo la mielina que las recubre.
Esta interrupción de las señales nerviosas causa una variedad de síntomas que puede afectar la visión, las sensaciones y los movimientos del cuerpo. Estos síntomas usualmente aparecen y desaparecen mediante una serie de episodios hasta que de repente los síntomas empeoran (recidivas) y se alternan con periodos de recuperación, es decir cuando los síntomas mejoran (remisiones). Muchas personas presentan antecedentes de varias décadas de ataques de EM. En estos casos, la enfermedad podría ir avanzando en “pasos” hasta que ocurren los ataques; mientras que en otros, la enfermedad empeora lentamente pero con firmeza. En un pequeño número de pacientes, la EM causa relativamente pocos problemas.
Aunque durante décadas se ha debatido la causa exacta de la EM, los científicos creen que sea una enfermedad autoinmune, lo que significa que el sistema inmune ataca por error al propio cuerpo, en este caso ataca a la vaina de mielina que recubre las células nerviosas. En algunos casos, el desencadenante de un ataque de EM parece ser una infección viral, mientras que en otros casos el responsable parece ser el estrés físico y emocional. En general, son impredecibles el momento, la duración y el daño que causan los ataques de EM.
 La EM es la enfermedad neurológica más común en personas jóvenes, y afecta a más de 1 millón de adultos jóvenes alrededor del mundo. Es 5 veces más común en climas templados que en los trópicos y afecta al doble de mujeres que hombres. Los familiares cercanos de una persona con EM son hasta 7 veces más propensos que la persona promedio a desarrollar la enfermedad, mientras que los hijos de una persona con EM tienen 20 veces más riesgo de padecer esta enfermedad que el promedio. Sin embargo, aunque los factores genéticos (hereditarios) parecen tener un papel muy importante en el desarrollo de esta enfermedad, no se ha identificado un solo gen de la EM. Pruebas recientes no obstante sugieren que podrían ser importantes ciertas variaciones en el gen del receptor de interleucina-7 porque estas variaciones están muy relacionadas con el riego de desarrollar la EM. Este gen afecta el desarrollo y la conservación de las células inmunes.
La EM es la enfermedad neurológica más común en personas jóvenes, y afecta a más de 1 millón de adultos jóvenes alrededor del mundo. Es 5 veces más común en climas templados que en los trópicos y afecta al doble de mujeres que hombres. Los familiares cercanos de una persona con EM son hasta 7 veces más propensos que la persona promedio a desarrollar la enfermedad, mientras que los hijos de una persona con EM tienen 20 veces más riesgo de padecer esta enfermedad que el promedio. Sin embargo, aunque los factores genéticos (hereditarios) parecen tener un papel muy importante en el desarrollo de esta enfermedad, no se ha identificado un solo gen de la EM. Pruebas recientes no obstante sugieren que podrían ser importantes ciertas variaciones en el gen del receptor de interleucina-7 porque estas variaciones están muy relacionadas con el riego de desarrollar la EM. Este gen afecta el desarrollo y la conservación de las células inmunes.
Aunque los síntomas de la EM usualmente se manifiestan en personas menores de 40 años, aquellos entre los 40 y 60 años se ven a veces afectados.
Síntomas
Los síntomas de la EM varían según las áreas afectadas en el cerebro y la médula espinal, y puede causar los siguientes síntomas:
- pérdida repentina de la visión, visión borrosa o doble
- mala articulación del habla
- torpeza, especialmente en un costado
- marcha inestable
- pérdida de coordinación
- temblor en una mano
- una sensación de cansancio extremo
- síntomas faciales entre ellos entumecimiento, debilidad y dolor
- pérdida de control de la vejiga (incontinencia)
- incapacidad para vaciar la vejiga
- cosquilleo, entumecimiento o sensación de opresión en los brazos, piernas u otra parte del cuerpo
- debilidad o sensación de pesadez en los brazos o las piernas
Diagnóstico
 Su médico lo examinará en busca de problemas neurológicos, entre ellos cambios en la visión, dificultad para caminar o para coordinar los movimientos del cuerpo, debilidad muscular, temblor en las manos o pérdida de la sensibilidad.
Su médico lo examinará en busca de problemas neurológicos, entre ellos cambios en la visión, dificultad para caminar o para coordinar los movimientos del cuerpo, debilidad muscular, temblor en las manos o pérdida de la sensibilidad.
Para confirmar el diagnóstico de la EM, su médico probablemente le pedirá una imagen por resonancia magnética (IRM) de su cerebro y/o médula espinal en busca de áreas inflamadas y destrucción de la vaina de la mielina. Otros posibles exámenes de diagnóstico pueden ser examen minucioso de la vista realizada por un oftalmólogo (un médico especialista en problemas del ojo), exámenes especiales llamados potenciales evocados para registrar la actividad eléctrica en el cerebro y una punción lumbar para extraer líquido cefalorraquídeo para ser analizado. El líquido cefalorraquídeo podría mostrar tipos anormales de proteínas llamadas inmunoglobulinas, un signo característico de la EM.
Duración
La EM es una enfermedad de por vida que puede presentar uno de varios patrones . Los tres patrones más comunes son:
- Esclerosis múltiple remitente-recidivante: en esta forma de EM, hay recidivas (episodios en los cuales los síntomas empeoran repentinamente), seguidos de remisiones (periodos de recuperación). Entre las recidivas, la condición del paciente usualmente es estable sin deterioro. Aunque este tipo de EM es responsable de hasta el 90% de los casos al momento de la aparición de la enfermedad, muchas personas con EM remitente-recidivante con el tiempo entran en una fase progresiva secundaria .
- EM primaria progresiva: en esta forma de EM, los síntomas empeoran gradual y continuamente. No existen episodios de recidivas y remisiones. Este tipo representa aproximadamente el 10% de los casos.
- EM secundaria progresiva: en esta forma, el paciente que originalmente tuvo EM remitente-recidivante comienza a presentar deterioro gradual en la función nerviosa con o sin recidivas. La EM secundaria progresiva finalmente afecta al 50% de las personas con EM remitente recidivante.
Prevención
No existe manera de prevenir el EM.
Tratamiento
No existe cura para la EM; sin embargo, existen dos tipos de tratamientos: aquellos que modifican el sistema inmune para suprimir la enfermedad y aquellos que mejoran los síntomas de la EM.
Los siguientes tratamientos mejoran algunos de estos síntomas de EM:
- Fatiga: la sensación de cansancio extremo es común en personas con EM; estos pueden mejorar con diversos medicamentos entre ellos la pemolina (Cylert), la amantadina (Symmetrel), el metilfenidato (Ritalin) y ciertos antidepresivos.
- Espacticidad: la rigidez muscular y los espasmos pueden causar discapacidad a los pacientes con EM con daño en la médula espinal. Estos síntomas puede mejorar con medicamentos como el baclofeno (Lioresal), el diazepam (Valium) y el dantrolene (Dantrium).
- Disfunción de la vejiga: esto es común en los pacientes con daño en la médula espinal debido a la EM; sin embargo, los síntomas pueden mejorar con varios medicamentos como la oxibutinina (Ditropan) o la imipramina (Tofranil).
- Depresión: es un problema común en los pacientes con EM; no obstante, estos síntomas potencialmente discapacitante pueden mejorar con varios medicamentos antidepresivos.
- Síntomas neurológicos: los medicamentos anticonvulsivantes disminuyen el riesgo de convulsiones repetidas, y además podrían reducir algunos de los síntomas neurológicos que comúnmente ocurren en los ataques de EM.
Cuándo llamar a un profesional
Llame a su médico inmediatamente si presenta síntomas de EM.
Pronóstico
Un pequeño número de personas con EM presenta formas relativamente inocuas de la enfermedad, mientras que la mayoría de los pacientes sufre de algún tipo de discapacidad neurológica con el tiempo. En general la EM es una enfermedad progresiva que puede durar 30 a 40 años, pero el grado de progreso y la eventual discapacidad varían en cada paciente. Existe gran esperanza de que las nuevas formas de tratamiento tendrán efectos prolongados en las vidas de los pacientes con EM.
En Diagnostico Especializado por Imagen nos ponemos a sus ordenes
con estudios de Resonancia magnética realizados por un medico radiólogo especialista en neurología.
para cualquier duda o agendar una cita comuníquese con nosotros al tel . 31219913 con 10 lineas.

